Spis treści
Nie możesz schudnąć mimo diety i ćwiczeń? Jeśli dodatkowo dokucza Ci senność po posiłku, sprawdź, czy nie cierpisz na insulinooporność. Poznaj przyczyny i sposoby radzenia sobie z nią.
Pacjenci z chorobą Hashimoto nierzadko borykają się z problemem nadmiernej masy ciała. Wcześniej szczupłe osoby, przybierając na wadze, są informowane, że jest to normą w przebiegu ich choroby. Tymczasem ludzki organizm jest skomplikowaną strukturą, w której dysfunkcje jednej części wpływają na pozostałe. Warto więc wiedzieć, czym jest insulinooporność i jaki ma związek z chorobą Hashimoto.
Wpływ hormonów tarczycy na metabolizm
Tarczyca, a raczej produkowane przez nią hormony kontrolują reakcje metaboliczne w całym organizmie. Wzmagają liczne procesy przemiany materii i energii. Odpowiadają także za prawidłowy metabolizm węglowodanów – nasilają wchłanianie cukrów z jelit, rozpad glikogenu oraz utylizację glukozy. Ich wpływ na gospodarkę wodno-elektrolitową powoduje eliminację nadmiaru płynów z ustroju.
U wielu pacjentów chorujących na Hashimoto gospodarka węglowodanowa jest zaburzona i występuje podwyższone stężenie glukozy we krwi.
Zmiany zachodzące w niedoczynności tarczycy
W przebiegu choroby Hashimoto dochodzi do podwyższenia poziomu tyreotropiny (TSH) i spadku poziomu hormonów tarczycy. Pod wpływem tych zmian spada tempo metabolizmu węglowodanów i tłuszczów. Poziom glikemii we krwi wzrasta. Rośnie także poziom cholesterolu.
Podwyższony poziom TSH sprzyja wzrostowi masy ciała.
W upośledzony sposób regulowana jest także gospodarka wodno-elektrolitowa, więcej wody jest zatrzymywane w organizmie. W tkance podskórnej, szczególnie w okolicy twarzy, odkładają się glikozaminoglikany, tworząc tzw. obrzęk śluzowaty i potęgując wrażenie nadmiaru kilogramów.
Błędne koło insulinooporności w chorobie Hashimoto
Insulina jest hormonem odgrywającym najważniejszą rolę w metabolizmie węglowodanów. Umożliwia transport glukozy z krwi do wnętrza komórek, którym jest ona niezbędna do życia.
Nadmiar węglowodanów w diecie powoduje zwiększenie wytwarzania insuliny, na którą komórki przestają reagować, czyli stają się oporne na jej działanie.
Udowodniono, że nadwaga i otyłość to czynniki sprzyjające insulinooporności. Z kolei wysoki poziom insuliny blokuje glukagon, który umożliwia spalanie tkanki tłuszczowej. Wówczas żadne ćwiczenia i żadna głodówka nie przynoszą efektów, bo każdy nadmiar glukozy zostaje zmagazynowany w postaci tkanki tłuszczowej.
Insulinooporność to stan, w którym mimo podwyższonego poziomu insuliny nie dochodzi do spełniania jej funkcji. W warunkach insulinooporności zmniejsza się tkankowe zużycie glukozy oraz narasta produkcja glukozy we krwi.
Zmiany te prowadzą do hiperglikemii, czyli podwyższonego poziomu cukru we krwi. Pamiętajmy, że także podwyższony poziom TSH sprzyja hiperglikemii. Niestety im wyższy poziom glukozy, tym więcej insuliny jest produkowanej i tym wyższe ryzyko cukrzycy typu 2.
Nadmierne wyrzuty insuliny nasilają zapalenie tarczycy, która produkuje coraz mniej hormonów oraz zmniejszają konwersję hormonu T4 w T3 z powodu oporności tkanek wątroby. W efekcie skutkuje to spowolnieniem metabolizmu.
Oczywiście nie każda osoba z chorobą Hashimoto ma insulinooporność. Natomiast warto zgłębić temat, kiedy pomimo wyrównanych hormonów pacjent czuje się źle, tyje (tłuszcz gromadzi się zwłaszcza na rękach, ramionach, piersiach i brzuchu) albo nie może schudnąć.
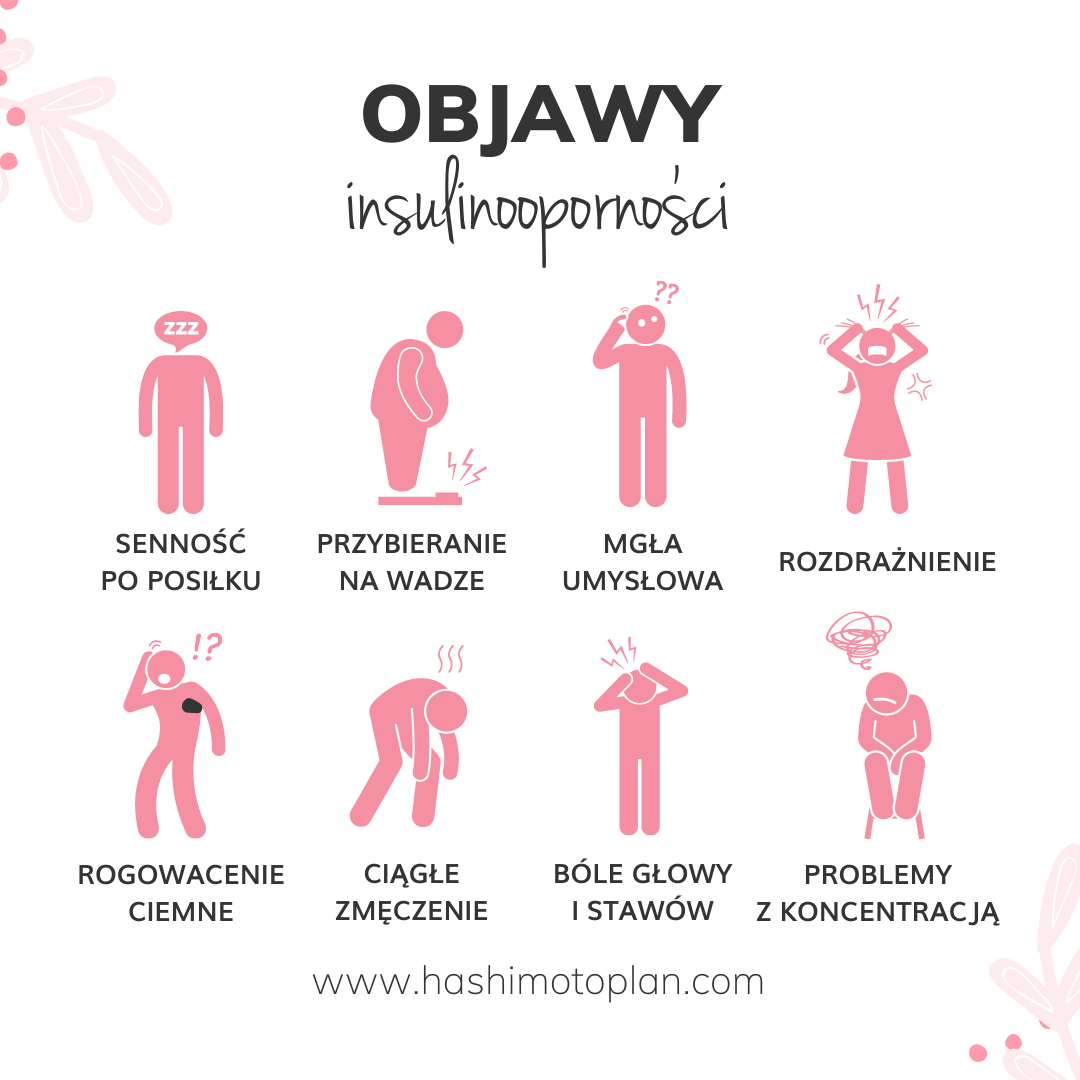
Jak zdiagnozować insulinooporność – zburzenie metabolizmu węglowodanów?
W praktyce lekarskiej wykorzystuje się 3-punktową krzywą obciążenia glukozą (OGTT – Oral Glucose Tolerance Test) z oznaczeniem stężenia insuliny i glukozy w surowicy na czczo, po 1 i po 2 godzinach. Wynik badania dostarcza nam informacje na temat tolerancji glukozy. Jest to cenna wiedza, dająca wyobrażenie, jak duże jest ryzyko rozwinięcia się cukrzycy typu 2.
W praktyce najczęściej zaczyna się pomiaru stężenia insuliny i glukozy w surowicy na czczo i wykorzystuje się wskaźnik HOMA-IR do oceny insulinooporności.
HOMA-IR = (Ins [µj./ml] × Gl [mmol/l]) / 22,5.
U osób z prawidłową wrażliwością tkanek na insulinę wskaźnik HOMA-IR wynosi 1. Insulinooporność jest diagnozowana zazwyczaj przy wskaźniku powyżej 2,4.
Możesz sprawdzić swoje wyniki w naszym Kalkulatorze HOMA-IR tutaj >>>

Jak sobie radzić z insulinoopornością?
Leczeniem przyczynowym insulinooporności jest redukcja masy ciała oraz zwiększenie aktywności fizycznej. W końcu wszystkiemu winne są dodatkowe kilogramy. Często zdarza się, że po redukcji masy ciała możliwa jest także redukcja dawek leków stosowanych w chorobie Hashimoto.
Najważniejszym elementem jest dobrze zbilansowana dieta, dostosowana do potrzeb, która najczęściej zakłada:
- wyeliminowanie produktów zbożowych zawierających gluten (pszenica, owies, jęczmień, żyto), które najbardziej stymulują wyrzut insuliny;
- zmniejszenie ilości spożywanych węglowodanów (zwłaszcza na śniadanie) i wybieranie tych „dobrych” (kasze, warzywa, owoce najlepiej z niskim indeksem glikemicznym);
- zwiększenie konsumpcji tłuszczów pochodzenia zwierzęcego w celu przestawienia mechanizmu ze spalania glukozy na spalanie tłuszczu (włączenie do diety tłustego mięsa);
- jedzenie nie częściej niż co 4 godziny i przestrzeganie rozkładu posiłków w ciągu dnia (dopiero po 4 godzinach od posiłku spada poziom insuliny, wytwarza się glukagon, który spala tkankę tłuszczową);
- niepodjadanie pomiędzy posiłkami (dozwolona tylko woda, nawet nie herbata);
- umiarkowane spożywanie białka, ponieważ ma ono zdolność do podnoszenia insuliny w dłuższej perspektywie czasu (uwaga na chude mięso, które ma więcej białka niż tłuszczu);
- wybieranie produktów o niskich indeksach glikemicznych, które nie podnoszą gwałtownie poziomu insuliny;
- wyeliminowanie produktów przetworzonych, napojów gazowanych i soków owocowych (nawet wyciskanych), słodyczy (z wyjątkiem gorzkiej czekolady pod warunkiem, że nie będzie przekąską pomiędzy posiłkami tylko elementem jednego z nich), alkoholu, gum do żucia, przekąsek (w tym orzeszków).



U osób z Hashimoto często dochodzi do zaburzenia wchłaniania substancji odżywczych, dlatego pomocne są suplementy diety:
- witamina D3 – dawka dopasowana na podstawie badania poziomu witaminy D3 i jej niedoboru;
- kwasy omega 3: EPA + DHA;
- kwas R-alfa-liponowy (R-ALA);
- TMG (trimetyloglicyna – betaina);
- żywe kultury bakterii – szczepy z rodzaju Lactobacillus i Bifidobakterium;
- witamina B-complex;
- inozytol
Stosowanie inozytolu uwrażliwia tkanki na działanie insuliny, zmniejszając insulinooporność. Dane kliniczne potwierdzają korzystne działanie inozytolu poprzez zmniejszenie poziomu glikemii i hiperinsulinemii oraz buforowanie negatywnych skutków długotrwałej stymulacji insuliny na tkankę tłuszczową i układ hormonalny. W efekcie prowadzi to do znaczącego spadku poziomu insuliny na czczo oraz wskaźnika HOMA.
Warto zgłębić temat inozytolu, który skutecznie poprawia wrażliwość insulinową, obniża poziom cukru we krwi, reguluje metabolizm i tym samym ułatwia redukcję masy ciała – przy jednoczesnym bezpiecznym profilu jego stosowania.
Przy obniżonej konwersji T4 do T3 warto włączyć także selen i cynk. Jeśli chcemy zmniejszyć ochotę na słodkie, przydatny będzie chrom, który poprawia wrażliwość insulinową. Suplementy powinny być stosowane okresowo pod kontrolą lekarza lub dietetyka klinicznego, który będzie w stanie ocenić postępy terapeutyczne.
Nieodłącznym elementem radzenia sobie z insulinoopornością jest codzienna aktywność fizyczna, jednak trzeba pamiętać o tym, że przetrenowanie często jest gorsze niż brak jakichkolwiek ćwiczeń.
Intensywna aktywność w insulinooporności nie jest wskazana, ponieważ powoduje wydzielanie kortyzolu, który przekłada się na wzrost insuliny.
Największym sprzymierzeńcem w walce z insulinoopornością jest relaks i ograniczenie stresu wynikające z regularnego trybu życia oraz odpowiedniej długości snu, a tego nie da się przedawkować.
Poważne przypadki insulinooporności, u osób ze stanem przedcukrzycowym i dużym ryzykiem rozwoju cukrzycy typu 2, leczy się farmakologicznie metforminą. Metformina to lek poprawiający tolerancję glukozy i zmniejszający insulinooporność. O terapii metforminą może zadecydować tylko lekarz.
Należy pamiętać, że jest ona wprowadzana w połączeniu ze zmianą trybu życia – odpowiednią dietą oraz aktywnością fizyczną. Ruch zapewni nam nie tylko lepszą sylwetkę, ale także lepsze samopoczucie.