Spis treści
Choroba Hashimoto dotyka wielu młodych kobiet, które dopiero planują potomstwo. Zajście w ciążę może się jednak okazać trudniejsze niż mogłoby się wydawać. Często są to nieudane próby pełne smutku, frustracji i złości. A gdy w końcu się to uda, to niestety, ale trzeba mieć się na baczności. Bo chora tarczyca oznacza, że w każdej chwili coś może pójść nie tak. W tym artykule dowiesz się, jak choroba Hashimoto wpływa na Twoje szanse na ciążę oraz co możesz zrobić, aby wszystko skończyło się happy endem.
Choroby tarczycy o podłożu autoimmunizacyjnym, a do takich właśnie należy Hashimoto, występują powszechnie u kobiet w wieku rozrodczym. Częstotliwość występowania zaburzeń tarczycy w tej grupie szacuje się na poziomie 5-10%.[1]
Zaburzona praca tarczycy może przyczyniać się do zaburzeń miesiączkowania i niepłodności, a tym samym utrudniać zajście w ciążę. Co więcej, problemy z płodnością mogą utrzymywać się nawet po przywróceniu prawidłowej funkcji tarczycy.
Niepłodność, a więc niemożność zajścia w ciążę w ciągu 12 miesięcy regularnego współżycia seksualnego bez zabezpieczenia, dotyczy nawet 12,5% par w wieku reprodukcyjnym.[2] Ponad 1/3 przypadków jest związana z niepłodnością ze strony kobiet, a przyczynia się do niej m.in. chora tarczyca.[1]
Czy Hashimoto może utrudniać zajście w ciążę?
Hormony tarczycy wpływają na nasz układ rozrodczy za pomocą kilku mechanizmów. Mogą działać bezpośrednio na jajnik, na błonę śluzową macicy oraz na łożysko poprzez receptory hormonów tarczycy.
Ponadto wpływają one na biodostępność hormonów płciowych pobudzając produkcję SHBG (białka wiążącego hormony płciowe) przez komórki wątroby i zwiększając jego stężenie we krwi.
Niedoczynność tarczycy może wywoływać zaburzenia owulacji, czyli kluczowego etapu cyklu menstruacyjnego, w którym nowa, dojrzała komórka jajowa przemieszcza się do jajowodu. Owulacja to ten jeden dzień w trakcie całego cyklu menstruacyjnego, kiedy osiągamy szczyt płodności i mamy największe szanse na poczęcie dziecka.
U kobiet z jawną niedoczynnością tarczycy odnotowywano 5-krotnie większą częstość zaburzeń miesiączkowania w stosunku do kobiet zdrowych, głównie pod postacią rzadkich miesiączek i obfitych krwawień miesięcznych.[3]
Jak widzisz, hormony tarczycy mają istotny wpływ na naszą płodność. Zaburzona praca tarczycy może być więc bezpośrednią przyczyną zaburzeń miesiączkowania i niepłodności. Może ona też wpływać negatywnie na uwalnianie niektórych hormonów, np. prolaktyny odpowiedzialnej za stymulację rozwoju gruczołów piersiowych u kobiet oraz przygotowania ich do laktacji.
Zmiany w poziomie hormonów tarczycy mogą także wpływać negatywnie na oś podwzgórze-przysadka-jajnik, czyli pewnego rodzaju połączeniem między mózgiem a jajnikiem i w konsekwencji zaburzać proces rozwoju oraz wzrostu pęcherzyka jajnikowego, który jest niezbędny, aby doszło do zapłodnienia komórki jajowej i poczęcia dziecka.
Zaburzenia miesiączkowania o charakterze rzadkiego miesiączkowania lub braku miesiączki zaobserwowano u 67% kobiet z niedoczynnością tarczycy, podczas gdy u pozostałych kobiet odsetek ten wynosił tylko 34%.[1]
Ponadto poziom TSH jest odwrotnie proporcjonalny z poziomem hormonu antymullerowskiego (AMH).[1] Badanie poziomu AMH pozwala ocenić płodność kobiet. W ten sposób sprawdzana jest rezerwa jajnikowa, czyli możliwość jajnika do zapewnienia komórek jajowych zdolnych do zapłodnienia. Jest to o tyle ważne, że każda z nas rodzi się z określoną ilością komórek jajowych – z wiekiem ta liczba się zmniejsza, obniżając naszą płodność i szanse na urodzenie dziecka.
Dlatego u wszystkich kobiet diagnozowanych z powodu zaburzeń płodności rekomenduje się ocenę funkcji tarczycy – oznaczenie poziomu TSH, anty-TPO i anty-TG, a w przypadku nieprawidłowego stężenia TSH także wolnych hormonów tarczycy (FT3, FT4).[4]
Niestety nawet wyleczenie choroby, nie zawsze będzie oznaczać zajście w ciążę – nawet pomimo przywrócenia do normy cyklu menstruacyjnego i uregulowania poziomu hormonów płciowych.
Hashimoto a poronienia
Jak widzisz, Hashimoto zdecydowanie nie ułatwia zajścia w ciążę, a wręcz mocno je utrudnia. Co jednak nie znaczy, że się nie da. Spontaniczne zajście w ciążę w przypadku kobiet z niedoczynnością tarczycy jest możliwe, ale istnieje niestety wysokie ryzyko jej utraty.
W jednym z badań 34% kobiet zaszło w ciążę będąc w niewyrównanej niedoczynności tarczycy. Jednak z powodu niewłaściwego leczenia u 71% kobiet z subkliniczną niedoczynnością tarczycy nastąpiło poronienie, a u 7% z nich miał miejsce przedwczesny poród.[5]
Częstość występowania poronień u kobiet z podwyższonym stężeniem przeciwciał tarczycowych jest około 2–3-krotnie wyższa niż u osób zdrowych.[6]

I choć wyniki różnych badań nie są jednoznaczne, to na podstawie metaanaliz (badań o największym poziomie wiarygodności) stwierdzono istotny związek pomiędzy podwyższonym stężeniem przeciwciał a ryzykiem poronienia nawrotowego, porodu przedwczesnego i niepłodności.[4]
Obecność przeciwciał tarczycowych zwiększa około 3-4-krotnie ryzyko poronień samoistnych, a także 2-krotnie ryzyko poronień nawykowych i porodu przedwczesnego.[6, 7]
Przyczyn, dlaczego tak się dzieje, wciąż jednoznacznie nie poznano. Najczęściej wspomina się o walce w dostępie do receptora hormonu wytwarzanego w ciąży (hCG) pomiędzy anty-TPO i hCG (ludzką gonadotropiną kosmówkową), zmniejszonej rezerwie tarczycowej i jajnikowej, starszym wieku pacjentek z Hashimoto, współwystępowaniu innych chorób autoimmunizacyjnych oraz zaburzeń metabolicznych w przebiegu chorób z autoagresji.
Jakie badania wykonać planując ciążę przy Hashimoto?
Przy braku czynników ryzyka niedoczynności tarczycy (obecność przeciwciał przeciwtarczycowych, stan po tyreoidektomii, stan po leczeniu radiojodem) w pierwszej kolejności należy zbadać poziom TSH w surowicy krwi. Jest to ważne, ponieważ zdarza się, że zaburzenia czynności tarczycy przebiegają bezobjawowo.
Jeśli wynik TSH jest powyżej 2,5 mIU/l, to wskazane jest oznaczenie poziomu przeciwciał tarczycowych. W pierwszej kolejności powinno to być anty-TPO, a jeśli wynik jest prawidłowy, to dodatkowo zbadaj także anty-TG.
Jeśli natomiast TSH jest powyżej górnej granicy normy, to poza oznaczeniem poziomu przeciwciał, zbadaj też poziom FT4 – umożliwi to rozpoznanie jawnej lub subklinicznej niedoczynności tarczycy. W razie rozpoznania niedoczynności tarczycy nie zapomnij także wykonać USG tarczycy.
W sytuacji, gdy planujesz ciążę, ale jesteś obciążona czynnikami ryzyka niedoczynności tarczycy lub masz za sobą niepowodzenia w zajściu w ciążę, to od razu zbadaj poziom TSH oraz poziom przeciwciał tarczycowych (niezależnie od wyniku TSH).
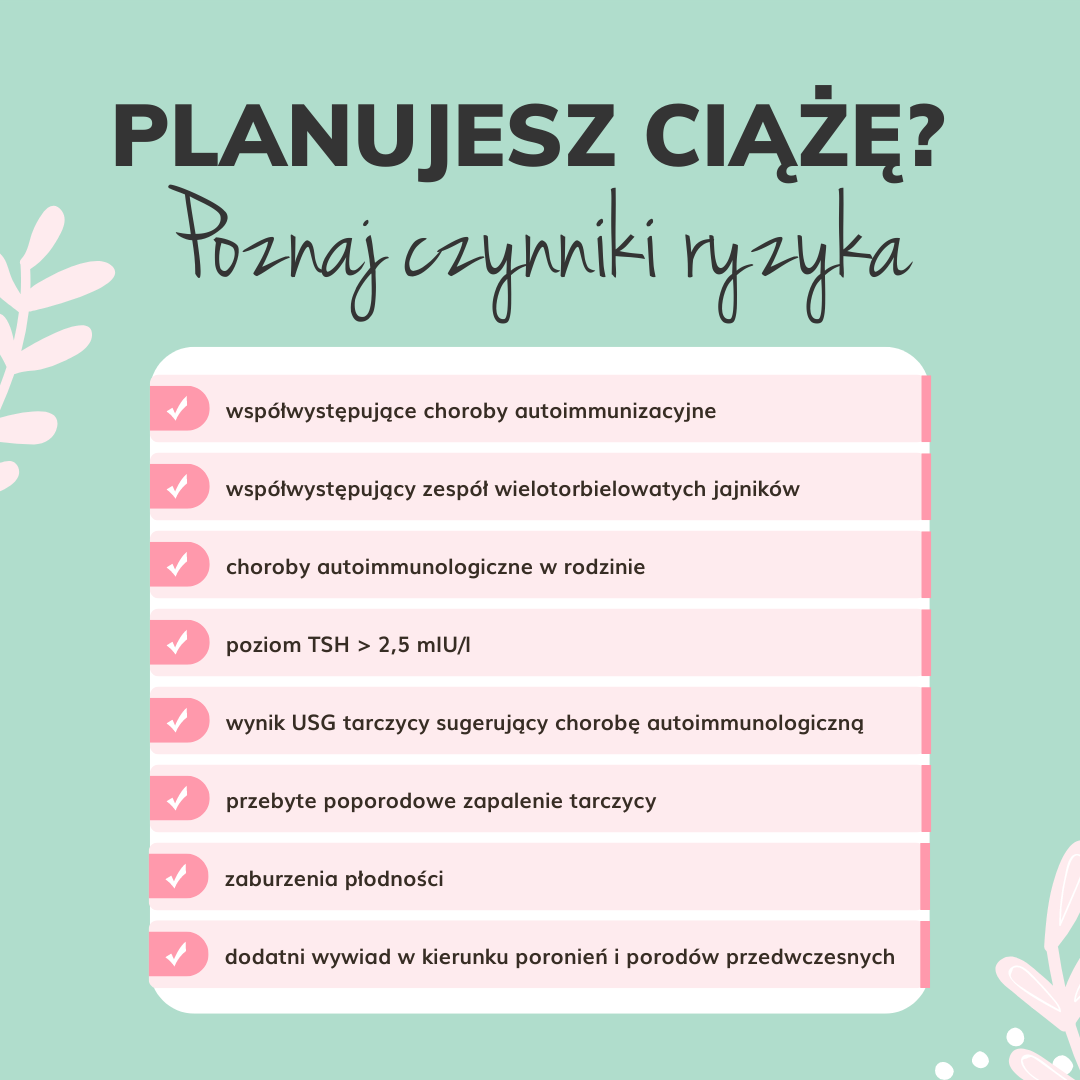
Poznaj czynniki ryzyka, gdy planujesz ciążę:
- współwystępujące choroby autoimmunizacyjne (przede wszystkim cukrzyca typu 1),
- współwystępujący zespół wielotorbielowatych jajników,
- choroby autoimmunologiczne w rodzinie,
- poziom TSH > 2,5 mIU/l
- wynik badania USG tarczycy sugerujący autoimmunologiczną chorobę tarczycy,
- przebyte poporodowe zapalenie tarczycy,
- zaburzenia płodności,
- dodatni wywiad w kierunku poronień i porodów przedwczesnych.[8]
Jeśli wynik TSH będzie wskazywać na ryzyko niedoczynności tarczycy a poziom przeciwciał anty-TPO będzie powyżej normy, to zbadaj także stężenie hormonów tarczycy i wykonaj badanie USG.
Kryteria rozpoznawania niedoczynności tarczycy u kobiet planujących ciążę nie różnią się od kryteriów dla populacji ogólnej. Niedoczynność subkliniczną rozpoznaje się, gdy TSH jest podwyższone, a FT4 i FT3 są prawidłowe. Natomiast jawną niedoczynność tarczycy rozpoznaje się, jeśli zwiększonemu TSH towarzyszy obniżony poziom FT4 (lub FT4 i FT3).
Pamiętaj jednak, że sama obecność przeciwciał nie jest wskazaniem do leczenia lewotyroksyną – jest za to czynnikiem ryzyka rozwoju niedoczynności tarczycy. W związku z tym jeśli planujesz potomstwo, ale masz podwyższone przeciwciała (anty-TPO i/lub anty-TG), konieczne będzie monitorowanie stężenia TSH w surowicy krwi co 6 miesięcy, przed rozpoczęciem starań o ciążę oraz na początku ciąży.
Natomiast u kobiet planujących ciążę ze zwiększonym stężeniem anty-TPO i/lub anty-TG oraz poziomem TSH > 4,0 mIU/l, rekomendowane jest rozpoczęcie leczenia lewotyroksyną – decyzje taką podejmuje lekarz, który ma całkowity obraz zdrowia swojej pacjentki.
W przypadku rozpoznanej niedoczynności tarczycy zbadaj stężenie TSH przed rozpoczęciem starań o ciążę oraz kontynuuj leczenia lewotyroksyną w indywidualnie określonej dawce przez Twojego lekarza. Z reguły rekomenduje się, aby stężenie TSH znajdowało się poniżej 2,5 mIU/l, w niektórych przypadkach nawet 1 mIU/l.
Jeśli uda Ci się zajść w ciążę (przy rozpoznanej niedoczynności tarczycy), koniecznie poinformuj o tym lekarza, aby odpowiednio zmodyfikował on dawkę lewotyroksyny – zazwyczaj trzeba ją zwiększyć o ok. 20-30%.[8]
Dostosowanie odpowiedniej dawki lewotyroksyny jest bardzo ważne, ponieważ hormony tarczycy są niezbędne dla prawidłowego wzrastania płodu, a także dla uzyskania optymalnego rozwoju intelektualnego przyszłego dziecka.
Nawet suboptymalne zaburzenia funkcji tarczycy u matki uznano za czynnik ryzyka dla zaburzeń neurorozwojowych u planowanego potomstwa.[8]
Jeśli chodzi natomiast o przeciwciała anty-TPO i anty-TG, to wspomina się, że mogą one przechodzić przez łożysko, nie wywierając negatywnego wpływu na czynność tarczycy płodu, a następnie noworodka. Jednak istnieją także badania sugerujące związek pomiędzy wysokimi stężeniami przeciwciał tarczycowych u matki z gorszym rozwojem motorycznym i intelektualnym, a ryzykiem wystąpienia ADHD oraz pojawienia się otyłości i/lub zespołu metabolicznego u dzieci w wieku przedszkolnym i szkolnym.
Jak możesz zwiększyć swoje szanse na ciążę?
O konieczności wykonywania badań i przyjmowaniu lewotyroksyny (przy stwierdzonej niedoczynności tarczycy) już wiesz. Warto jednak wspomnieć jeszcze trochę o drobnych zmianach w stylu życia, dzięki którym poprawisz swoją płodność.
Poznaj 4 wskazówki, które pomogą Ci zwiększyć Twoje szanse na zajście w ciążę:
Jedzenie ma znaczenie
Wybieraj produkty jak najmniej przetworzone, bogate w błonnik, witaminy i składniki mineralne – warzywa i owoce (zwłaszcza zielone warzywa), grube kasze i makarony, pieczywo pełnoziarniste. Część mięsa w jadłospisie możesz spróbować zastąpić białkiem roślinnym, np. soczewicą, ciecierzycą, fasolą, grochem, ponieważ wspiera ono kobiecą płodność. Włącz także do swojej diety produkty będące źródłem nienasyconych kwasów tłuszczowych. Świetnie sprawdzi się tu oliwa z oliwek, tłuste ryby morskie, orzechy i nasiona.
Nie zapomnij o suplementacji
Istotną rolę we wspomaganiu płodności odgrywa witamina D, witaminy z grupy B (zwłaszcza B6, B12 i kwas foliowy) oraz witaminy A, C i E o działaniu antyoksydacyjnym, a także żelazo, jod, cynk, selen i magnez.
W okresie planowania dziecka (oraz trwania ciąży) niezbędna będzie suplementacja kwasem foliowym, który zapobiega wadom cewy nerwowej u potomstwa. Zalecana jest dawka 400 mcg na dobę.[9]
Ruch na płodność
Umiarkowana i regularna aktywność fizyczna może wspomóc zajście w ciążę. Wpływa ona pozytywnie na płodność i ogólny stan zdrowia. Z resztą nie tylko kobiety starające się o dziecko powinny się ruszać – dotyczy to każdej z nas, nawet jeśli nie planuje potomstwa lub poród ma już dawno za sobą. Spośród różnych aktywności zaleca się m.in.: jogę, pilates, pływanie, taniec czy jazdę na rowerze.
Nie zapomnij także o odpowiedniej regeneracji organizmu – zadbanie o dobry jakościowo sen i znalezienie czasu na odpoczynek będzie tu bardzo istotne.
Nie czekaj na ostatnią chwilę
Pamiętaj, że niezwykle ważną rolę, jeśli chodzi o płodność jest wiek. Najlepszy czas na zajście w ciążę to okres pomiędzy 20 a 25 rokiem życia. Później oczywiście jest to możliwe, jednak może się okazać nieco trudniejsze, ponieważ po 35 roku życia prawdopodobieństwo zajścia w ciążę znacznie spada.
Podsumowanie
Choroba Hashimoto nie ułatwia zajścia w ciążę i może budzić w Tobie pewne objawy o jej przebieg. Wiedz jednak, że wielu kobietom udało się to zrobić, a ich dzieci są zdrowe jak ryby. Dlaczego Tobie miałoby się nie udać? 🙂 W tym celu warto zadbać o odpowiednie badania i przygotować się do tego najlepiej jak będziesz w stanie. A mi pozostaje tylko życzyć Ci powodzenia i mocno trzymać za Ciebie kciuki!